Koordination:
M. Baldt, Wien
E. Tölly, Villach
Unter Mitarbeit von:
R. Fotter; Graz
N. Grizmann, Salzburg
W. Jaschke, Innsbruck
G. Lechner, Wien
A. Maier, Wien
G. Mostbeck, Wien
W. Oser, Feldkirch
Ziel
- Das Ziel des Screenings ist es, kolorektale Karzinome in einem möglichst frühen Stadium zu erkennen, um sie einer kurativen Therapie zuführen zu können.
- Die Primärdiagnostik soll bei klinischem Verdacht auf das Vorliegen eines kolorektalen Karzinoms diese Erkrankung mit hoher Treffsicherheit nachweisen bzw. ausschließen.
- Das präoperative Staging des kolorektalen Karzinoms hat die Aufgabe, die Ausbreitung der Erkrankung exakt zu erfassen, um dem Patienten die optimale Therapie zu ermöglichen.
- Die Nachsorge soll Lokalrezidive und metastatische Veränderungen möglichst früh erfassen, um diese einer gezielten Therapie zuzuführen.
Einleitung
Die Inzidenz des kolorektalen Karzinoms hat in den letzten Jahren weltweit zugenommen. Dem österreichischen Krebsregister wurden im Jahr 1993 4.233 Neuerkrankungen gemeldet. Das kolorektale Karzinom stellt damit die häufigste maligne Neubildung (vor Malignomen der Brustdrüse, n=4.006) dar. Die 5-Jahres-Lebenserwartung dieses Tumors ist abhängig vom Stadium der Erkrankung bei der Primärdiagnostik und reicht von 5-90%. Die durchschnittliche 5-Jahres-Überlebensrate beträgt 40-50%. Nur ungefähr 40% aller kolorektalen Karzinome sind auf den Primärtumor beschränkt, in 60% der Fälle bestehen bereits Lymphknoten- oder Fernmetastasen.
Ca. 30-41% der Tumore sind im Rektum lokalisiert, 20-37% im Sigmoid, 10-11% im Colon descendens, 12% im Transversum, 8-16% im Colon ascendens und 8-10% im Zoekum. Mit höherem Alter kommt es zu einer Zunahme der rechtsseitigen Läsionen.
Primärdiagnostik und Screening
Die Primärdiagnostik des kolorektalen Karzinoms stützt sich unverändert auf die Irrigoskopie (Kolonkontrasteinlauf mittels Doppelkontrasttechnik) und die Rekto- bzw. Kolonoskopie.
Allgemein wird die Theorie der „Adenom-Karzinom-Sequenz“ im Sinne einer Entwicklung eines Karzinoms aus zunächst benignen Polypen akzeptiert, wobei es ca. 3-5 Jahre bis zur Entartung dauert. Bei einer Polypengröße bis 1 cm beträgt die Karzinominzidenz ca. 1%. Daraus leitet sich die Forderung an die Bildgebung ab, Polypen >1cm mit ausreichender Treffsicherheit zu erfassen. Sowohl Irrigoskopie als auch Kolonoskopie erfüllen diese Forderung: unter Anwendung der Doppelkontrasttechnik erzielt die Irrigoskopie eine Sensitivität von 90-95% für eine Polypengröße >1cm. Als Limitation der Kolonoskopie wird in der Literatur angegeben, daß eine erfolgreiche Durchführung der Untersuchung bis ins Coecum nur in ca. 57-84% der Fälle möglich ist. Ca. 12% aller Polypen werden mit dieser Methode nicht entdeckt, 10% in nicht einsehbaren Kolonabschnitten. Demgegegenüber erlaubt die Irrigoskopie in ca. 95% der Fälle die Beurteilung sämtlicher Kolonabschnitte. Die genannten Ergebnisse sind für beide Methoden jedoch nur bei optimaler Patientenvorbereitung (=Darmentleerung) erzielbar.
Jeder Patient mit karzinomverdächtigen radiologischen Veränderungen sollte einer Kolonoskopie mit Biopsie zugeführt werden. Die Kolonoskopie weist vor allem in Kombination mit der Biopsie eine höhere Spezifität in der Diagnostik von Polypen auf als die Irrigoskopie.
Die Irrigoskopie gilt als Methode der Wahl beim Aufsuchen von Zweitkarzinomen bei endoskopisch nicht passierbaren Tumoren. Diese synchronen Zweitkarzinome sind mit einer Häufigkeit von ca. 5% zu erwarten.
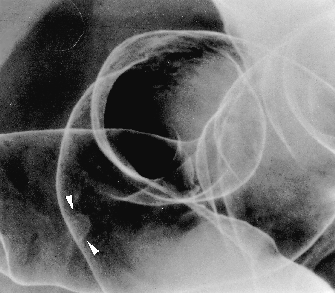
Abb. 1: Irrigoskopie: 5mm großer Polyp im Colon sigmoideum
Zahlreiche internationale Studien untersuchten vor allem die folgenden vier Screening-Methoden: Hämoccult-Test, Rektosigmoidoskopie, Kolonoskopie und Irrigoskopie. Der Hämoccult-Test kann nur ca. 30-40% der Karzinome erfassen, gleichzeitig kommt es aber in 60-80% zu falsch positiven Ergebnissen. Die Kombination des Hämoccult mit der Sigmoidoskopie brachte zwar eine erhebliche Verbesserung der Ergebnisse, die Sigmoidoskopie erfaßt jedoch nur ca. 50% aller kolorektalen Karzinome. Das Screening mittels Irrigoskopie oder Kolonoskopie ist zwar etwas teurer und aufwendiger, verbessert jedoch die Sensitivität deutlich. Da die Kolonoskopie in ca.16-47% der Patienten nicht das gesamte Kolon einsehen kann, im Durchschnitt kostenaufwendiger als die Röntgenuntersuchung ist und außerdem ein Komplikationsrisiko von 0,1-0,5% aufweist, wird sowohl vom American College of Physicians als auch von der American Blue Cross/ Blue Shield-Organization seit 1991 die Irrigoskopie als primäre Screeningmethode der Wahl empfohlen. Als Intervall ist aufgrund der erwähnten langsamen Wachstums- bzw. Entartungsrate bei normalem familiären Risiko eine Untersuchung alle 3-5 Jahre ab dem 50. Lebensjahr empfehlenswert.
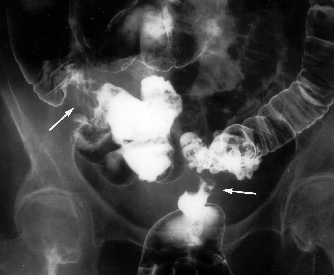
Abb. 2: Irrigoskopie: stenosierendes Sigmakarzinom mit synchronem Zweitkarzinom im Colon ascendens.
Präoperatives Staging des kolorektalen Karzinoms
| Tabelle 1: TNM-Staging des kolorektalen Karzinoms |
| T1:Tu bis Submukosa |
| T2:Tu bis Muscularis propria |
| T3:Tu bis Serosa oder Fett- gewebe |
| T4:Invasion anderer Organe bzw. der Peritonealhöhle |
| N0:kein Lymphknotenbefall |
| N1:1-3 regionäre LNN |
| N2:>3 regionäre LNN |
| N3:LNN entlang Gefäß- versorgung |
| M0:keine Fernmetastasen |
| M1:Fernmetastasen |
Tumorstaging
Weder die Irrigoskopie (Doppelkontraströntgen) noch die Kolonoskopie sind für ein lokales Staging geeignet, da beide Methoden die Invasionstiefe des Tumors nicht evaluieren können.
Die Bestimmung des T-Stadiums hat jedoch aufgrund der Operationsplanung vor allem beim Rektumkarzinom große Bedeutung. Die transrektale Sonographie kann ausgezeichnet zwischen Submucosa und Muscularis propria (T1/T2) differenzieren, leider ist aber die Differenzierung der Stadien T2/T3 aufgrund peritumoröser Infiltrationen oft relativ schwierig, die Gesamttreffsicherheit der Methode liegt bei ca. 64-80%. Als Alternative bietet sich daher für die Zukunft die Magnetresonanztomographie (MRT) an, welche ebenfalls mittels Endorektalspule durchgeführt werden kann, bis jetzt aber nur an wenigen Zentren verfügbar ist. Aufgrund erster Literaturangaben kann diese Methode sämtliche Tumorstadien relativ gut unterscheiden (Treffsicherheit ca. 81%). Zur Differenzierung der Stadien T3/T4 ist auch die Computertomographie (CT) mit einer Treffsicherheit von ca. 80% geeignet. Die perkutane Sonographie kann in dieser Fragestellung keinen signifikanten Beitrag leisten, insbesondere hat auch die Hydrokolonsonographie die in sie gesetzten Erwartungen nicht erfüllt.
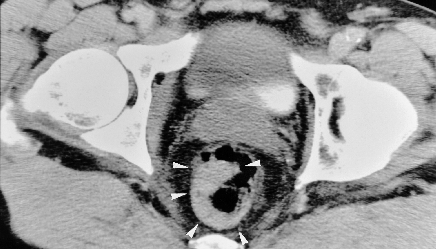
Abb. 3: CT: Rektumkarzinom mit semizirkulärer Wandverdickung ohne organüberschreitende Tumorinfiltration
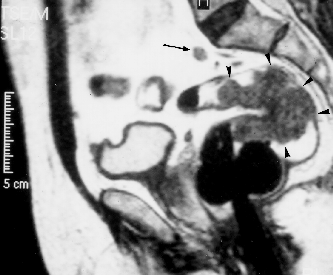
Abb. 4: MRT: Rektumkarzinom mit ausgedehntem endoluminalem Wachstum (Pfeilspitzen),
1cm große präacrale Lymphknortenmetastase (Pfeil).
Die seit kurzem an einzelnen Zentren zur Verfügung stehende Kolon-Endosonographie verwendet hochfrequente Schallköpfe, die an der Spitze spezieller Seitblickendoskope appliziert sind. Mit dieser Methode kann prinzipiell das gesamte Kolon untersucht werden, über den zukünftigen Stellenwert kann derzeit noch keine endgültige Aussage erfolgen.
N-Staging
Der Nachweis einer Lymphknoteninfiltration beruht in sämtlichen bildgebenden Methoden (Sonographie, CT, MRT) lediglich auf der Evaluation der Lymphknotengröße. Die relativ geringe Genauigkeit dieser Methoden ergibt sich aus der Tatsache, daß Mikrometastasen in normal großen Lymphknoten dem Nachweis entgehen und andererseits reaktiv entzündliche Lymphknotenvergrößerungen als neoplastisch befallen klassifiziert werden können. Im allgemeinen werden lokoregionäre und zentrale Lymphknoten ab einer Größe von 5-10mm als suspekt für einen Befall gewertet. Anhand dieser Kriterien ergibt sich für Sonographie, CT und MRT mit Sensitivitäten und Spezifitäten um 50% keine therapeutisch relevante Information.
Das lokoregionäre N-Staging des Rektumkarzinoms kann an einzelnen Zentren auch mittels transrektaler Sonographie bzw. -MRT durchgeführt werden. Beide Methoden verwenden als zusätzliche Beurteilungskriterien die Form und Struktur des Lymphknotens. Unter Heranziehung dieser Parameter wird eine Genauigkeit im Lymphknotenstaging von 78% für die MRT und 73% für die Sonographie angegeben.
M-Staging
Die Schnittbildverfahren perkutane Sonographie und konventionelle CT erreichen beim Nachweis von Lebermetastasen eine Sensitivität bis ca. 90%. Die Spiral CT-Technik verfügt über eine etwas höhere Sensitivität, die MRT unter Verwendung moderner Sequenzen ist heute bereits die sensitivste nicht-invasive bildgebende Methode. Die CT-Arterioportographie (Spiral-CT mit Kontrastmittelapplikation über einen Katheter in der Arteria mesenterica superior) erzielt ebenfalls eine sehr hohe Sensitivität zur Darstellung von Lebermetastasen, bleibt aber als invasives Verfahren präoperativ leberchirurgischen Fragestellungen vorbehalten. Sämtlichen bildgebenden Verfahren können kleinste hepatale Metastasen (<5mm) entgehen. Die intraoperative Sonographie unter Applikation von hochfrequenten Schallköpfen direkt auf die Leberoberfläche kann diese Situation verbessern.Zur Erfassung pulmonaler Metastasen wird neben dem Thoraxröntgen in Zukunft die Spiral-CT eine wichtige Rolle spielen, da sie auch kleinste Läsionen (<5mm) auffinden kann, die dem Thoraxröntgen entgehen können.
Empfehlung Staging
Neben Endoskopie mit Biopsie empfiehlt sich zum Ausschluß weiterer Dickdarmläsionen eine Irrigoskopie oder Kolonoskopie des gesamten Kolons.
Für das T-Staging des Rektumkarzinoms haben sowohl die transrektale Sonographie als auch die MRT mittels Rektalspule den höchsten Stellenwert, wobei aber vor allem die MRT derzeit nur an wenigen Zentren verfügbar ist. Zur Differenzierung der Tumorinfiltration in umgebende Organe (T4) eignen sich vor allem CT und MRT. Die Schnittbildverfahren haben aufgrund ihrer niedrigen Sensitivität und Spezifität keinen relevanten Stellenwert beim N-Staging.
Zum M-Staging stehen potente bildgebende Methoden mit hoher Treffsicherheit zur Verfügung. Sonographie, bzw. CT oder MRT für die Evaluation von Lebermetastasen, wobei hier zuletzt sowohl in der CT (Spiral Technik) als auch in der MRT große Fortschritte erzielt wurden. Pulmonale Metastasen können einerseits mit dem Thoraxröntgen erfaßt werden, wenn möglich sollte jedoch aufgrund der höheren Sensitivität präoperativ eine Thorax-CT durchgeführt werden.
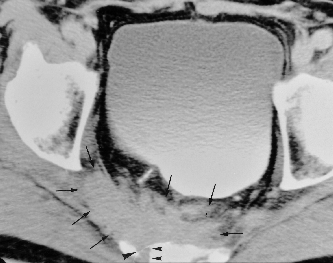
Abb 5: CT: Lokalrezidiv nach Rektumamputation mit breitflächiger Beckenwandinfiltration (Pfeile) und beginnender Sakrumdestruktion (Pfeilspitze).
Nachsorge
Bei radikal operierten Patienten kommt es im Rektosigmoidbereich in ca. 30%, im übrigen Kolon in ca.10-20% zu Rezidiven, meist innerhalb der ersten beiden postoperativen Jahre. Nur ein Teil dieser Rezidive (Rektum ca.25%, Kolon ca.5%) ist im Anastomosenbereich lokalisiert. Weder Irrigoskopie noch Kolonoskopie können extramurale Rezidive oder Fernmetastasen nachweisen. Deshalb kommt in der Nachsorge des Rektumkarzinoms der Computertomographie eine zentrale Bedeutung zu: sie kann extramurale Lokalrezidive und Fernmetastasen entdecken, bevor der Patient klinisch symptomatisch wird bzw. bevor die Tumormarker ansteigen. Mehrere Autoren sind der Überzeugung, daß in diesen Fällen nochmals eine radikale Zweitoperation möglich ist, was bei bereits symptomatischen Patienten zumeist nicht mehr gelingt. Die Treffsicherheit der CT wird bei Rektumrezidiven mit 95% angegeben. Daher sind beim Rektumkarzinom nach einer Basis-CT (1-3 Monate postoperativ) 6-monatliche Kontrollen während der ersten beiden Jahre, ab dann jährliche Kontrollen zu empfehlen.
Die Rolle der MRT in der Lokalrezidivnachsorge ist noch nicht voll geklärt. Erste Berichte sind bezüglich der Unterscheidung Narbe/ Rezidiv optimistisch, hier müssen jedoch noch zusätzliche Erfahrungen gewonnen werden. Auch der Stellenwert der Transrektalsonographie wird derzeit noch kontroversiell diskutiert. Die perkutane Sonographie ist zur Früherfassung von extramuralen Lokalrezidiven bzw. lokalen Lymphknotenvergrößerungen ungeeignet. Beim Rektumkarzinom ist zusätzlich eine zwei-jährliche Irrigoskopiekontrolle (oder Kolonoskopie) zur Erfassung von Zweitkarzinomen angezeigt.
Beim Kolonkarzinom spielt das Lokalrezidiv mit einer Inzidenz von ca. 5% nur eine untergeordnete Rolle und kann im Falle des endoluminalen Auftretens von der Kolonoskopie bzw. Irrigoskopie erfaßt werden.
Die Detektion von Lebermetastasen ist prinzipiell mit der perkutanen Sonographie gut möglich. Allerdings stehen seit der Einführung der Spiral-CT und neuer MRT-Sequenzen zumindest an mehreren Zentren diese der Sonographie überlegenen Techniken zur Verfügung. Zum Aufsuchen von Lungenmetastasen ist prinzipiell das Thoraxröntgen geeignet, kleinste Herde sind aber besser mittels Spiral-CT erfaßbar.
Empfehlung Nachsorge
Rektumkarzinom:
- CT des Beckens: Basis-CT 1-3 Monate postoperativ, anschließend 6-monatliche CT-Kontrolle für 2 Jahre, anschließend jährlich.
- Irrigo- oder Kolonoskopie: zweijährlich (zur Erfassung von Zweitkarzinomen).
- Leber- und Thorax-CT (alternativ Lebersonographie und Thoraxröntgen) 6-monatlich während der ersten beiden Jahre, anschließend jährlich.
Kolonkarzinom:
- Irrigo- oder Kolonoskopie: jährlich
- Leber- und Thorax-CT (alternativ Lebersonographie und Thoraxröntgen) 6-monatlich während der ersten beiden Jahre, anschließend jährlich.
Zusammenfassung
Die Irrigoskopie (Kolonkontrasteinlauf mittels Doppelkontrasttechnik) stellt neben der Kolonoskopie einen ganz wesentlichen Bestandteil der Primärdiagnostik des kolorektalen Karzinoms dar. Die Irrigoskopie wird laut einer Empfehlung des American College of Physicians sowohl beim Screening als auch beim Karzinomverdacht der Kolonoskopie aus folgenden Gründen vorgezogen: 1) die Irrigoskopie ermöglicht eine zuverlässigere Darstellung des gesamten Kolons inklusive Zoekum; 2) die Treffsicherheit ist im Vergleich zur Kolonoskopie bei einer Polypengröße >1cm gleich hoch und 3) besteht bei der Irrigoskopie eine deutlich geringere Komplikationsrate. Jede radiologisch detektierte, potentiell maligne Veränderung sollte anschließend einer endoskopischen Biopsie zugeführt werden. Speziell beim Rektumkarzinom erscheint der präoperative Ausschluß von extramuralen Tumormanifestationen (T4) mittels CT, MRT oder transrektaler Sonographie sinnvoll. Die Beurteilung des Lymphknotenstatus kann zwar durch den Einsatz von CT, MRT und transrektaler Sonographie ebenfalls verbessert werden, bleibt jedoch eine Domäne der pathologisch-histologischen Aufarbeitung. CT oder perkutane Sonographie sowie Lungenröntgen dienen der Erfassung von Fernmetastasen. In der Nachsorge kommt neben der Detektion von endoluminalen Rezidiven mittels Endoskopie bzw. Irrigoskopie vor allem der CT eine entscheidende Bedeutung zu: sie kann sowohl Fernmetastasen sowie vor allem beim Rektumkarzinom Lokalrezidive frühzeitig erkennen und sollte daher in regelmäßigen Intervallen durchgeführt werden, um gegebenenfalls eine kurative Zweitoperation durchführen zu können.
