Koordination:
A. Berger, Graz
Unter Mitarbeit von:
H. Hauser, Graz
J. Hebenstreit, Graz
G. R. Jatzko, St. Veit/Glan
P. Lisborg, St. Veit/Glan
H. J. Mischinger, Graz
Ziel
Die Zielsetzung der chirurgischen Behandlung des Kolonkarzinoms beinhaltet:
- primäre radikale Resektion
- bei Organüberschreitung resp. Infiltration „en bloc“-Resektion
- simultane Lymphadenektomie
- mehrzeitiger Eingriff nur im Ausnahmefall
Chirurgische Prinzipien und Taktik
Das Ausmaß der Resektion wird durch das Lymphabflußgebiet bzw. durch die Gefäßversorgung bestimmt. Bei 25 – 50 % der Patienten mit primärem Kolonkarzinom finden sich in Abhängigkeit von Tumorgröße und Differenzierung Lymphknotenmetastasen (Gall, Jatzko 1992). Aus diesem Grund kann durch die alleinige Resektion des Primärtumors ein Resttumor im Abflußgebiet verbleiben.
Nur die radikale Lymphadenektomie dieses regionalen Abflußgebietes mit der Entfernung des Primärtumors ermöglicht die Beurteilung des Ausmaßes der Tumorerkrankung und ist gleichzeitig die adäquate kurative Primärtherapie. Bei Tumorsitz zwischen zwei Abflußgebieten, wie z.B. bei Tumorlokalisation im Bereich der Flexuren, ist die erweiterte Darmresektion im Sinne einer erweiterten Hemikolektomie bzw. subtotalen Kolektomie entsprechend notwendig (Abb.1). Die weitreichendste Resektion ist bei der Polyposis coli bzw. beim Colitis-Karzinom notwendig und wird als sphinktererhaltende Proktokolektomie mit einem ileoanalen Pouch abgeschlossen. Bei infiltrierenden organüberschreitenden Tumoren soll unter kurativer Zielsetzung die multiviscerale Resektion erfolgen.
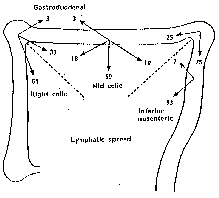
Abb. 1: Häufigkeit der befallenen Lymphknoten der verschiedenen Abflußgebiete (in Prozent) (aus G. Jatzko 1992)
Präoperative Diagnostik
Anzustreben ist die hohe Kolonoskopie, die einerseits die Karzinomdiagnose histologisch sichern, andererseits Zweitkarzinome oder Polypen ausschließen soll. Ist die Tumorstenose endoskopisch nicht passierbar, so kann die weitere Abklärung mittels Irrigoskopie erfolgen. Weitere Routineuntersuchungen sind Thoraxröntgen und Sonographie, sowie bei Verdacht auf Metastasierung die Computertomographie. Die präoperative Vorbereitung des Patienten schließt die orthograde Darmspülung mit 3-5 Liter hypertoner Lösung (Golytely), sowie die perioperative Thromboseprophylaxe und die Antibiotikaprophylaxe mittels „single-shot“ bei Narkoseeinleitung ein. Bei eventueller Notwendigkeit eines Stomas ist heute das präoperative Gespräch mit einer Stomatherapeutin und die präoperative Markierung der idealen Stomaposition als Standard anzusehen.Operationstaktik undintraoperative EntscheidungDer beste und am häufigsten durchgeführte Zugang ist die mediane Laparotomie vom Xyphoid bis zur Symphyse. Dieser Zugang bietet die beste Explorationsmöglichkeit und erleichtert wesentlich die Mobilisation der linken Colonflexur. Anschließend erfolgt eine genaue Exploration des gesamten Abdomens. Die Leber wird palpatorisch exploriert. Bei Unklarheit kann die intraoperative Sonographie weitere Informationen liefern. Einzelne kapselnahe Lebermetastasen können simultan exstirpiert werden. Einen ausgedehnten Eingriff, wie eine Hemihepatektomie sollte man wegen des erhöhten Risikos in einem Zweiteingriff durchführen. Anschließend erfolgt die Inspektion des tumortragenden Abschnittes und des Peritoneums. Ist der tumorbefallene Darmabschnitt mit benachbarten Organen verwachsen bzw. verbacken, wie dies in der Hälfte der Fälle durch peritumoröse Entzündung bzw. durch Tumorinfiltration bedingt ist, ist die radikale Resektion des Darmabschnittes „en bloc“ mit den infiltrierten Organen ohne Tumorperforation wegen möglicher Tumorzelldissimination anzustreben (Gall, Hermanek 1992).
Zu den Prinzipien der onkologischen Chirurgie gehört die Ligatur des Darmes oral und aboral des Tumors, sowie die von Turnbull vorgegebene „no-touch isolation“ Technik, die aber in konsequenter Ausführung nicht allgemein angewandt wird (Turnbull 1967, Goligher 1984). Vergleichbare onkologische Ergebnisse sind auch ohne „no-touch isolation“ Technik erzielbar (Nicholls 1982). Ein weiteres onkologisches Prinzip ist die ausreichende Entfernung des Lymphabflußgebietes mit zentraler Ligatur und Lymphadenektomie der N-3-Gruppe (Herfarth 1994). Nach Resektion des Tumors erfolgt die Wiederherstellung der Darmkontinuität durch End-zu-End- bzw. Seit-zu-Seit-Anastomose.
Operative Verfahren (Tab. 1)
Tabelle 1: Operative Verfahren
- Hemikolektomie rechts
- erweiterte Hemikolektomie rechts
- Transversumresektion
- erweiterte Hemikolektomie links
- Hemikolektomie links
- Sigmaresektion
- Kolektomie
Hemikolektomie rechts (Abb. 2)
Diese erfolgt beim Karzinom des Coecums und des Colon ascendens. Dabei wird die A. ileocolica ligiert und die Lymphknoten entlang der A. mesenterica superior disseziert. Das Ausmaß der Lymphadenektomie nach aboral umfaßt das Lymphabflußgebiet der A. colica media bis zur Mitte des Colon transversums, sowie nach oral unter Resektion von ca. 10 – 15 cm des terminalen Ileums.
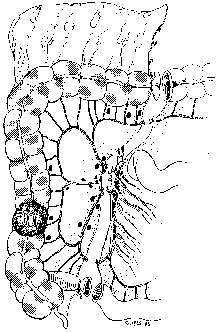
Abb. 2: Hemikolektomie rechts
Erweiterte Hemikolektomie rechts (Abb.3)
Beim Karzinom der rechten Colonflexur kann die Metastasierung entlang des Lymphabflußgebietes der A. colica dextra, sowie A. colica media und Lymphknoten im gastroduodenalen Bereich erfolgen (Abb. 1). Aus diesem Grunde wird das rechte Colon zusammen mit dem Colon transversum und großen Netz bis zur linken Flexur reseziert, unter Lymphknotendissektion infrapylorisch und Ligatur der A. und V. gastroepiploica dextra.

Abb. 3: Erweiterte Hemikolektomie rechts (aus Gall, 1986)
Transversumresektion (Abb. 4)
Alleine bei Tumorlokalisation in der Mitte des Colon transversum ist die Resektion unter Mitnahme beider Flexuren und des großen Netzes indiziert. Die Lymphadenektomie schließt das Abflußgebiet der A.colica media ein. Nicht als Standard, jedoch von manchen Autoren wird die subtotale Kolektomie mit Ileosigmoideostomie wegen des möglichen retrograden Befalls der rechts- und linksseitigen Lymphknoten als das Verfahren der Wahl angegeben (Gall 1992).
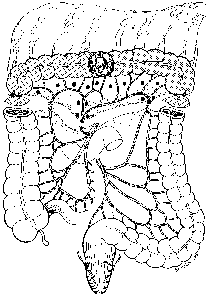
Abb. 4: Transversumresektion (aus Gall, 1986)
Erweiterte Hemikolektomie links (Abb. 5)
Das Lymphabflußgebiet beim Karzinom der linken Colonflexur schließt sowohl die Lymphknoten der A. mesenterica inferior als auch der A. colica media ein (Abb.1). Aus diesem Grund ist diese erweiterte Hemikolektomie unter zentraler Ligatur der A. mesenterica inferior und A. colica media mit Anlage einer Ascendorektostomie das Verfahren der Wahl.

Abb. 5: Erweiterte Hemikolektomie Links (aus Gall, 1986)
Hemikolektomie links
Bei Tumorlokalisation im Colon descendens erfolgt die zentrale Ligatur der A. mesenterica inferior, sowie des linken Astes der A. colica media.
Sigmaresektion
Auch bei der Sigmaresektion erfolgt nach der entsprechenden Mobilisation einschließlich linker Colonflexur bis in die Bursa omentalis die hohe Ligatur der A. mesenterica inferior unter Anlage einer Descendorektostomie im oberen Rektumdrittel (Promontorium). Bei Tumorlokalisation im unteren Sigmabereich ist das Vorgehen ident, nur erfolgt hier zusätzlich die Resektion des oberen Rektumbereiches im Sinne einer typischen anterioren Resektion.
Ausnahmeoperationen beim Kolonkarzinom (Tab. 2)
Tabelle 2: Ausnahmeoperationen beim Kolonkarzinom
- subtotale Kolektomie
- Proktokolektomie (ileoanaler Pouch)
- palliative Segmentresektion
- „bypass“-Verfahren
- „on-table-lavage“ mit Resektion und primärer Anastomose mit/ohne Kolostomie
- Hartmann-Verfahren bei Perforation
- Laserdesobliteration
Bei Zweit- oder Mehrfachkarzinomen richtet sich das Ausmaß der Resektion nach den Lymphabflußregionen. Häufig ist bei simultanen Karzinomen sowohl des rechten als auch linken Colons die radikale subtotale Kolektomie mit Ileorektostomie unumgänglich. Bei einem Karzinom im Rahmen einer Colitis ulcerosa oder bei Polyposis coli ist die Proktokolektomie einschließlich radikaler Lymphadenektomie indiziert. Das Ziel dieses Verfahrens schließt die Erhaltung der Kontinuität mittels einer ileoanalen Pouch-Anastomose ein, wobei auch die Tumorlokalisation im oberen bis mittleren Rektumabschnitt keine Kontraindikation zu diesem Verfahren darstellt. Die Rektumdissektion erfolgt in diesem Fall nicht als „closed-dissection“ sondern nach onkologischen Kriterien (Nicholls 1993).
Palliative Therapiemöglichkeiten
Bei Vorliegen von Fernmetastasen oder bei zu erwartendem Residualtumor ist die palliative Resektion des Primärtumors das Verfahren der Wahl. Bei lokaler Inoperabilität, die beim Kolonkarzinom nur sehr selten besteht, findet das „bypass“-Verfahren Anwendung. Beim Ileus, der als Erstsymptom bei 11-32 % aller kolorektalen Karzinome auftritt, ist bei Verschluß des rechten Kolons die Hemikolektomie bzw. erweiterte Hemikolektomie rechts das Verfahren der Wahl. Nur bei inoperablen Tumoren bzw. in seltenen Fällen bei „Inoperabilität“ aufgrund von Risikofaktoren ist eine „bypass-Operation“ angezeigt (Phillips 1985). Die Häufigkeit des klassischen dreizeitigen Verfahrens bei Obstruktion des linken Kolons, Sigmas und Rektums hat zugunsten der primären Kolektomie mit ileosigmoidaler bzw. ileorektaler Anastomose wegen der höheren Morbidität und Mortalität bzw. einer niedrigen 5 Jahres-Überlebensrate abgenommen. Eine weitere Entwicklung brachte die Einführung der intraoperativen Dickdarmlavage (Koruth 1985). Nach wie vor wichtigster Parameter in der Behandlung des mechanischen Dickdarmileus im Rahmen eines Karzinomsleidens ist die Beurteilung der „Ileuserkrankung“. Da keine exakt definierten Kriterien existieren, muß das Verfahren der individuellen Wahl dem einzelnen Chirurgen überlassen werden, wobei primär resezierenden Verfahren der Vorzug gegeben werden muß (Berger 1995). Bei Notfalloperationen wegen Kolonperforation sollte die Resektion des tumortragenden Anteiles einschließlich Lymphadenektomie ohne primäre Anastomose im Sinne eines Hartmann-Verfahrens durchgeführt werden. Die Möglichkeit der Laserdesobliteration findet vor allem im palliativen Behandlungskonzept ihre Anwendung. Bei selektionierten Patienten erscheint der Versuch der Laserdesobliteration bei Kurzstreckenstenose im Rektum und Rektosigmoid durchaus sinnvoll und es ist möglich bei einigen Patienten die Ileussymptomatik zu beseitigen und diese in eine Elektivsituation überzuführen (Kiefhaber 1986).
Als Nachteile dieser Methode müssen die teure Anschaffung als auch die Perforationsgefahr, vor allem in höheren Kolonabschnitten, angeführt werden.
Zusammenfassung
Als chirurgischer Standard beim primären Kolonkarzinom gilt die radikale Resektion des Tumors unter Mitnahme des betreffenden Lymphabflußgebietes mit zentraler Gefäßligatur. Die Dissektion des Lymphabflußgebietes bestimmt einerseits das Ausmaß der Darmresektion und erhöht andererseits die Möglichkeit der kurativen Resektion (R-0). Standardverfahren sind beim Karzinom des Coecums und Colon ascendens die Hemikolektomie rechts (Ileotransversostomie) mit zentraler Ligatur der A. ileocolica und A. colica dextra; beim Karzinom in der Mitte des Colon transversum die Transversumresektion unter Mobilisation beider Flexuren mit Ligatur der A. colica media zentral; beim Karzinom des Colon descendens und Sigmas die Hemikolektomie links (Transversorektostomie) mit Ligatur der A. und V. mesenterica inferior aortennahe; beim distalen Sigmakarzinom die Rektumsigmaresektion (Descendorektostomie) mit Lymphadenektomie und Ligatur der A. mesenterica inferior am Stamm. Bei Karzinomen im Grenzbereich der Lymphabflußgebiete (Colon transversum lateral, Flexurenkarzinom) ist das Standardverfahren die erweiterte Hemikolektomie oder subtotale Kolektomie mit radikaler Lymphadenektomie.
Als operationstaktisches Verfahren wird die Monoblock-Resektion „no-touch isolation“ als Standardmethode propagiert, jedoch nicht generell durchgeführt und auch nicht als gesichert angesehen (Turnbull 1967). Limitierte Resektionsverfahren finden beim metastasierten Karzinom bzw. Bypass-Verfahren beim lokal inoperablen Karzinom Anwendung. Beim Ileus hat die primäre Resektion nach „on-table-lavage“ mit oder ohne Schutzileostomie das dreizeitige Verfahren weitgehend abgelöst und bei der Karzinomperforation ist die Diskontinuitätsoperation mit Resektion des tumortragenden Anteiles und Stoma einschließlich Lymphadenektomie die Therapie der Wahl.
